La terapia rigenerativa del linfedema con le cellule mononucleate autologhe da sangue periferico
Dr. Mario Bellisi, Medico Chirurgo, Specialista in Chirurgia vascolare
Con la collaborazione di: Dr. Carlo Comandè e Dr.ssa Luana Cassaro
Il linfedema
Il linfedema è un particolare tipo di edema che si sviluppa nello spazio sottocutaneo a causa di una parziale incapacità di trasporto del sistema linfatico che determina l’accumulo patologico di liquido (linfa) nei tessuti (linfostasi) degli arti superiori o inferiori.
Il linfedema si distingue in linfedema primario e secondario. Il linfedema primario è una malattia rara congenita che può manifestarsi alla nascita ma anche durante l’arco della vita. Può essere un fenomeno isolato o associato a sindromi sistemiche. Il linfedema secondario, può manifestarsi in seguito a chirurgia oncologica, di norma dopo 1-4 anni dall’intervento, dopo chemioterapia e radioterapia, gravi traumi, chirurgie e ferite estese o nei pazienti con ridotte capacità motorie. Quando i linfonodi sono stati asportati o danneggiati, il fluido linfatico si accumula nei tessuti causando gonfiore della parte del corpo interessata.
Il linfedema è una patologia cronica, evolutiva, inguaribile ma curabile. In considerazione della tendenza evolutiva del linfedema, il trattamento dovrebbe iniziare il più precocemente possibile (1, 2). In Italia si registrano circa 40.000 nuovi casi all’anno di linfedema (numeri sovrapponibili a quelli del carcinoma mammario), tra forme primarie e secondarie. Secondo le ultime stime circa l’1% della popolazione attiva italiana è affetto da linfedema, circa 500.000 tra linfedema primario e linfedema secondario (1, 3).
Un impatto notevole di questa patologia si osserva anche dopo trattamenti oncologici per tumori prostatici, melanomi e sarcomi.
Il linfedema riduce la funzionalità dell’arto interessato; può associarsi a dolore, a infezioni ricorrenti e alterazioni cutanee; può rendere molto difficile la vita sociale e di relazione, impattando sulla qualità di vita raramente può evolvere in una patologia maligna, il linfoangiosarcoma.
L’elefantiasi, la forma più avanzata del linfedema, provoca un ispessimento anomalo della pelle e del tessuto connettivo, colpendo principalmente gambe e genitali. È causata da agenesia o ipoplasia dei vasi linfatici (forme primarie) o dall’ostruzione dei collettori linfatici dovuta a parassitosi, metastasi tumorali o interventi oncologici (forme secondarie). La condizione peggiora con il tempo. Nei casi gravi, la pelle si ispessisce e possono comparire ulcere e infezioni ricorrenti (linfangiti ricorrenti), peggiorando i sintomi e causando ulteriori complicazioni. Si tratta dunque di una malattia che porta all’emarginazione sociale dei soggetti sfigurati, pazienti che purtroppo fino ad oggi, di fatto, sono rimasti “orfani di cura”.
Pertanto, questa patologia, altamente invalidante nelle forme avanzate, merita particolare attenzione e l’attivazione di centri multidisciplinari dedicati altamente specializzati per garantire le cure migliori e ottenere validi risultati, stabili a lungo termine.
L’U.O.S.D. di Flebolinfologia dell’Azienda Ospedaliera Universitaria “Paolo Giaccone” di Palermo è Centro di Riferimento Regionale per il Linfedema dal 1° gennaio 2022. Il centro offre visite specialistiche, diagnostica vascolare e trattamenti per linfedemi, comprese forme gravi come l’elefantiasi. Grazie a un team altamente specializzato, si occupa della gestione completa dei pazienti. Tra le innovazioni adottate vi sono il bendaggio multistrato e un trattamento rigenerativo con cellule autologhe, unico in Italia. Il centro è anche l’unico in Sicilia a certificare il linfedema per l’esenzione.
Clicca qui per scoprire i prodotti della linea LINFADREN e RICEVERE I CAMPIONI
La terapia rigenerativa dei vasi linfatici con l’impianto di cellule mononucleate da sangue periferico autologo
In questi ultimi anni si sente sempre più parlare di medicina rigenerativa, divenuta appannaggio di numerose specialità, dalla medicina estetica, dermatologia, ortopedia e traumatologia, neurologia, cardiologia e chirurgia vascolare. Quando si parla di medicina rigenerativa si intende quella disciplina che si occupa di ricostruzione di organi e tessuti e, a seconda dei campi di applicazione, comprende l’ingegneria dei tessuti, la terapia cellulare e genica, l’utilizzo di dispositivi medici e di organi artificiali.
Sono però necessarie alcune considerazioni: le strategie rigenerative basate su l’utilizzo di cellule staminali/progenitrici hanno mostrato una modesta efficacia in molteplici contesti; sebbene sia ben noto che alcuni tipi di cellule staminali hanno un effetto immunomodulatore, il sistema immunitario modula anche considerevolmente l’attività rigenerativa delle cellule staminali/progenitrici; pertanto, i componenti del sistema immunitario potrebbero essere sfruttati per migliorare le terapie rigenerative.
Queste considerazioni rappresentano la novità in tema di medicina rigenerativa, definita “Rivoluzione Immunocentrica”, che consiste nell’utilizzo delle cellule mononucleate (monociti, macrofagi, linfociti e mastociti), come buster per innescare, modulare e indirizzare i processi rigenerativi autoctoni, propri dell’organismo (5, 6).
Di recente i sistemi di filtrazione del sangue periferico sono stati introdotti in Italia, nella pratica clinica al fine di sfruttare le capacità rigenerative delle componenti cellulari del sangue. In particolare, i sistemi di filtrazione hanno lo scopo di concentrare le cellule mononucleate del sangue e le piastrine in circa 10 cc di filtrato a partire da 60-120 cc di sangue periferico a secondo del sistema utilizzato (10). La popolazione di cellule mononucleate comprende una varietà come cellule staminali, monociti e linfociti, che è stata implicata nel rimodellamento vascolare, nell’infiammazione e nello sviluppo di lesioni arteriosclerotiche (6). Le caratteristiche angiogenetiche e linfogenetiche sono proprie di una sottopopolazione di monociti: i monociti pro-angiogenici. È stato dimostrato infatti che le cellule T, in particolare le cellule T regolatorie (Treg), promuovono la riparazione e la rigenerazione di vari sistemi di organi (7).
L’efficacia terapeutica in questa popolazione di pazienti è correlata in gran parte alla presenza delle piastrine (numerosità e qualità) e alla interazione con le cellule mononucleate circolanti e con le cellule staminali tissutali. Le citochine sono prodotte dalle piastrine e da una varietà di cellule immunitarie, tra cui cellule T, cellule B, monociti, macrofagi. Inoltre, le citochine rappresentano un aspetto fondamentale della capacità del sistema immunitario di regolare l’infiammazione, le risposte immunitarie e la difesa dell’ospite contro gli agenti patogeni. Le piastrine agiscono come un vero e proprio bioreattore che rilascia gradualmente citochine, chemochine, fattori della coagulazione in funzione dell’ambiente e del processo nel quale agiscono (8, 9).
Alcuni studi in vitro e su modelli animali hanno dimostrato che i macrofagi inducono angiogenesi e linfoangiogenesi (11). Si è dimostrato infatti che le cellule immunitarie circolanti sono un’importante fonte di fattori angiogenici/linfangiogenici (VEGF-A, VEGF-C, VEGF-D) . Il reclutamento di monociti/macrofagi da parte di fattori angiogenici/linfangiogenici svolge un ruolo cruciale nell’indurre la neovascolarizzazione infiammatoria fornendo/amplificando segnali essenziali per la linfangiogenesi (12).
I macrofagi supportano la linfangiogenesi mediante due diversi meccanismi d’azione:
1) transdifferenziandosi e incorporandosi direttamente nello strato endoteliale;
2) stimolando la divisione di cellule endoteliali linfatiche locali preesistenti (13).
L’asse VEGF-C o D / VEGFR-3 è un driver dominante della linfangiogenesi in condizioni normali e patologiche (11, 14, 15).
Queste osservazioni unitamente ai dati forniti da una recente meta-analisi condotta su un totale di 20 articoli circa la terapia cellulare dei linfedemi secondari (6 studi clinici e 14 studi preclinici su un numero molto limitato di pazienti) che evidenzia un effetto positivo delle terapie cellulari sugli esiti rilevanti della malattia (quantificazione dell’edema, densità dei capillari linfatici, valutazione del flusso linfatico e fibrosi dei tessuti), ci hanno indotto all’utilizzo delle cellule mononucleate da sangue periferico (BPMNC) nella cura dei linfedemi primari (17-18).
Dal gennaio 2018 sono state effettuate 153 procedure su 43 pazienti (23 uomini e 20 donne), con range di età 36 – 75 anni (media 56 anni), affetti da linfedema al 3° stadio clinico. Tutti i pazienti sono stati sottoposti a valutazione metrica delle circonferenze e a esami diagnostici comprendenti ecografia ad alta risoluzione dei tessuti molli in tutti i pazienti. Dopo ogni seduta di trattamento, ogni paziente è stato sottoposto ad un bendaggio multistrato all’ossido di zinco e cumarina.
Risultati
In tutti i pazienti abbiamo rilevato un miglioramento della qualità di vita e un sensibile miglioramento clinico così come è stato evidenziato nella precedente comunicazione relativa ai primi casi trattati (19, 20).
Gli endpoint finali per valutare l’efficacia del trattamento sono stati:
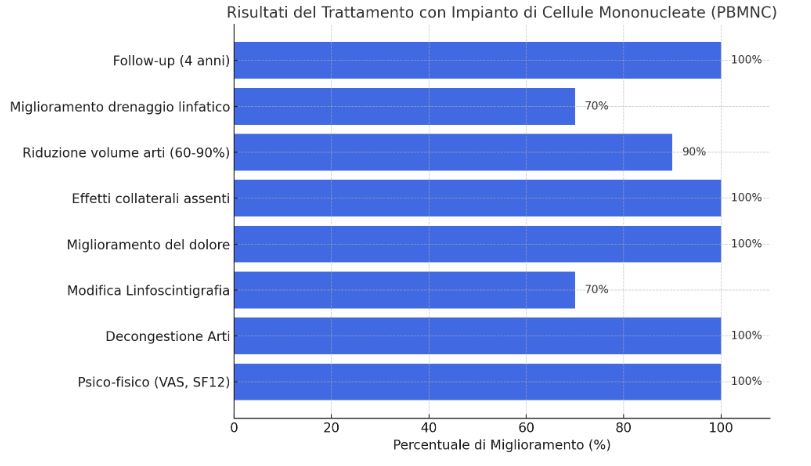
- Benessere Psico-fisico (Scala VAS; questionario SF12)
- Decongestione con riduzione della circonferenza degli arti,
- Modificazioni della linfoscintigrafia eseguita prima (T0) e alla fine del trattamento (T3) con l’aumento della captazione con visualizzazione di nuovi collettori linfatici alla linfoscintigrafia
Clicca qui per scoprire i prodotti della linea LINFADREN e RICEVERE I CAMPIONI
Conclusioni
I pazienti con linfedema hanno una ridotta qualità della vita e, nei casi gravi, una funzionalità degli arti compromessa. I trattamenti attuali sono riabilitativi e spesso palliativi e, a parte la chirurgia limitata ad alcuni casi selezionati e dai risultati incerti, mancano trattamenti per curare il linfedema. Nell’ultimo decennio, la terapia cellulare con cellule differenziate o progenitrici è emersa come nuovo obiettivo di ricerca nella terapia del linfedema (20, 21, 22).
Sebbene i percorsi cellulari attraverso i quali la terapia con cellule staminali potrebbe aiutare i pazienti con linfedema non siano chiari, gli studi in vitro indicano che le cellule staminali possono differenziarsi in cellule simil-endoteliali linfatiche in condizioni di coltura in vitro e possono migliorare il drenaggio del fluido interstiziale quando iniettate in vivo con sensibili effetti sull’edema, sulla linfangiogenesi e sulla fibrosi. Comunque, i meccanismi sottostanti rimangono ad oggi poco chiari (16, 21).
La terapia rigenerativa cellulare, ripristinando l’omeostasi angio-tissutale, normalizzando l’architettura e il corretto funzionamento del tessuto linfatico, ha lo scopo di ripristinare la funzionalità e l’integrità strutturale dei vasi linfatici che nei pazienti con linfedema è compromessa. Le cellule mononucleate autologhe da sangue periferico (monociti, macrofagi, linfociti e mastociti), isolate con sistema di filtrazione a caduta, a circuito chiuso, inoculate in un ambiente povero di tessuto linfatico, fungono da buster per innescare, modulare e indirizzare i processi rigenerativi autoctoni, propri dell’organismo, ripristinando l’omeostasi angio-tissutale, normalizzando l’architettura e il corretto funzionamento del tessuto linfatico, ha lo scopo di ripristinare la funzionalità e l’integrità strutturale dei vasi linfatici che nei pazienti con linfedema è compromessa (4, 5).
Nella nostra esperienza l’impianto di PBMNC si è dimostrato, nei casi selezionati, efficace e sicuramente ben tollerato, senza effetti collaterali; da un punto di vista clinico si è osservato un netto miglioramento clinico e funzionale in tutti i pazienti trattati, indipendentemente dalla causa del linfedema; nei pazienti con linfedema primario si è avuto un significativo miglioramento clinico con recupero delle normali attività funzionali. Ai controlli linfoscintigrafici nel 70% dei pazienti trattati sono state visualizzate le stazioni linfonodali poplitee e inguinali con iperfissazione del tracciante lungo l’asse iliaco omolaterale non apprezzabile negli studi effettuati prima del trattamento.
I risultati ottenuti nella cura del linfedema primario sono sensibilmente confortanti convincendoci sempre di più che la medicina rigenerativa rappresenta la via giusta nel percorso terapeutico. Nei pochi pazienti trattati con linfedema secondario, il netto miglioramento clinico non è stato correlato ad una significativa risposta al controllo linfoscintigrafico, anche se minimi ma importanti segni di guarigione suggeriscono la possibilità di ottenere, anche in questi pazienti in cui il patrimonio linfatico distrettuale è stato depleto chirurgicamente, una neo-linfogenesi aumentando o raddoppiando il numero di cicli di trattamento.
In questo contesto, è anche fondamentale sottolineare l’importanza di un supporto nutraceutico, che può essere particolarmente valido in alcune tipologie di linfedema. Un adeguato apporto di nutrienti e composti specifici, come antiossidanti e agenti antinfiammatori naturali, infatti, può contribuire a migliorare il microcircolo, sostenere il drenaggio linfatico e ridurre l’infiammazione cronica. In combinazione con terapie fisiche e mediche, il nutraceutico rappresenta un valido complemento per il miglioramento della gestione del linfedema, soprattutto nei pazienti con forme meno gravi o per il mantenimento dei risultati ottenuti attraverso altre terapie.
Compila il seguente form per maggiori informazioni sui prodotti della linea LINFADREN e ricevere i CAMPIONI DEI PRODOTTI